Caro Legislatore:
Il mio nome è Tetyana Obukhanych. Ho un dottorato in Immunologia. Sto scrivendo questa lettera con la speranza che corregga diversi errori comuni sui vaccini al fine di aiutarti a formulare una comprensione equa ed equilibrata supportata dalla teoria del vaccino accettata e da nuove scoperte scientifiche.
I bambini non vaccinati rappresentano una minaccia più alta per il pubblico rispetto ai bambini vaccinati?
Si dice spesso che coloro che scelgono di non vaccinare i loro figli per motivi di coscienza mettono in pericolo il resto del pubblico, e questa è la logica alla base della maggior parte della legislazione per porre fine alle esenzioni di vaccini attualmente in esame dai legislatori federali e statali in tutto il paese.
Dovresti essere consapevole che la natura della protezione offerta da molti moderni vaccini - e che include la maggior parte dei vaccini raccomandati dal CDC per i bambini - non è coerente con tale affermazione.
Ho delineato sotto i vaccini raccomandati che non possono impedire la trasmissione della malattia perché non sono progettati per prevenire la trasmissione di infezioni (piuttosto, sono intesi a prevenire i sintomi della malattia), o perché sono per malattie non trasmissibili.
Le persone che non hanno ricevuto i vaccini menzionati di seguito non rappresentano una minaccia più elevata per il pubblico di quanti ne abbiano, il che implica che la discriminazione nei confronti di bambini non immunizzati in una scuola pubblica potrebbe non essere giustificata.
1. L' IPV (vaccino poliovirus inattivato) non può impedire la trasmissione di poliovirus. (vedi appendice per lo studio scientifico, articolo 1). Il poliovirus selvaggio è stato inesistente negli Stati Uniti da almeno due decenni. Anche se il poliovirus selvaggio dovesse essere reimportato dai viaggi, la vaccinazione per la polio con IPV non può compromettere la sicurezza degli spazi pubblici. Si noti che l'eradicazione del poliovirus selvaggio è attribuita all'uso di un diverso vaccino, vaccino OPV o poliovirus orale. Nonostante sia in grado di prevenire la trasmissione di poliovirus selvaggi, l'uso dell'OPV è stato gradualmente eliminato negli Stati Uniti e sostituito con IPV a causa di problemi di sicurezza.
2. Il tetano non è una malattia contagiosa , ma piuttosto acquisita da ferite da puntura profonda contaminate da spore di C. tetani. La vaccinazione per il tetano (tramite il vaccino combinato DTaP) non può alterare la sicurezza degli spazi pubblici; è destinato a rendere solo la protezione personale.
3. Pur inteso a prevenire gli effetti patogeni della tossina della difterite, il vaccino contro la tossina contro la difterite(contenuto anche nel vaccino DTaP) non è progettato per prevenire la colonizzazione e la trasmissione di C. diphtheriae . La vaccinazione per la difterite non può alterare la sicurezza degli spazi pubblici; allo stesso modo è inteso solo per la protezione personale.
4. Il vaccino per la pertosse acellulare (aP) (l'ultimo elemento del vaccino combinato DTaP), ora in uso negli Stati Uniti, ha sostituito il vaccino contro la pertosse a cellule intere alla fine degli anni '90, a cui è seguito un inedito risorgimento di pertosse. Un esperimento con infezione intenzionale della pertosse nei primati ha rivelato che il vaccino aP non è in grado di prevenire la colonizzazione e la trasmissione di B. pertussis. La FDA ha emesso un avvertimento riguardo a questo risultato cruciale. [1]
Inoltre, la riunione del 2013 del Consiglio dei consulenti scientifici del CDC ha rivelato ulteriori dati allarmanti secondo cui le varianti di pertosse (ceppi PRN-negativi) attualmente circolanti negli Stati Uniti hanno acquisito un vantaggio selettivo per infettare coloro che sono aggiornati per i loro amplificatori DTaP , significa che le persone che sono aggiornate hanno maggiori probabilità di essere infette, e quindi contagiose, rispetto alle persone che non sono vaccinate.
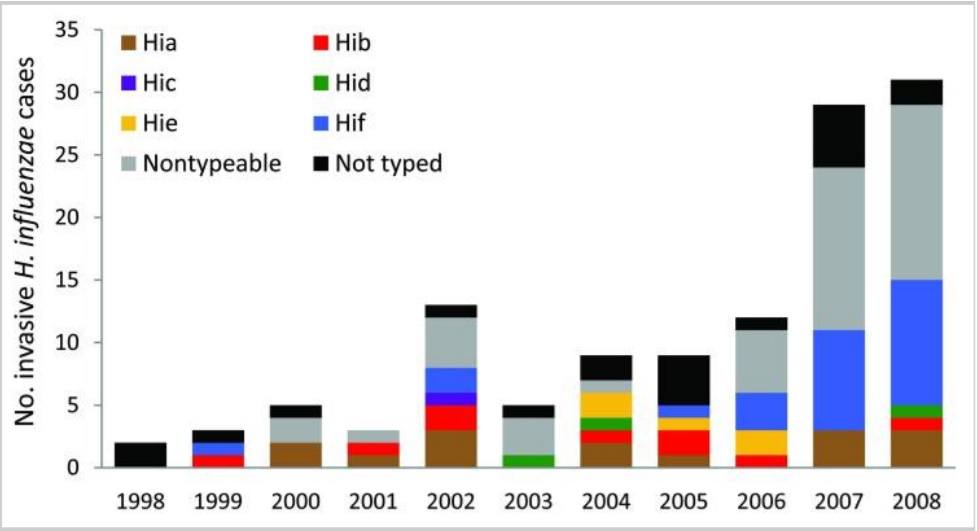
5. Tra i numerosi tipi di H. influenzae , il vaccino Hib copre solo il tipo b. Nonostante la sua sola intenzione di ridurre il trasporto di Hib sintomatica e asintomatica (senza malattia), l'introduzione del vaccino Hib ha inavvertitamente spostato la dominanza della deformazione verso altri tipi di H. influenzae (tipi da a a f) . Questi tipi hanno causato una malattia invasiva di elevata gravità e un aumento dell'incidenza negli adulti nell'era della vaccinazione Hib dei bambini (vedi appendice per lo studio scientifico, articolo 4). La popolazione generale è più vulnerabile alla malattia invasiva ora di quanto non fosse prima dell'inizio della campagna di vaccinazione Hib. Discriminare contro i bambini che non sono vaccinati per Hib non ha alcun senso scientifico nell'era del non-tipo b H. influenzae malattia.
6. L'epatite B è un virus trasmissibile per via ematica. Non si diffonde in un contesto comunitario, specialmente tra i bambini che difficilmente si impegnano in comportamenti ad alto rischio, come la condivisione dell'ago o il sesso. Vaccinare i bambini per l'epatite B non può alterare in modo significativo la sicurezza degli spazi pubblici. Inoltre, l'ammissione alla scuola non è vietata per i bambini che sono portatori di epatite B cronica. Proibire l'ammissione alle scuole per coloro che sono semplicemente non vaccinati - e non portano nemmeno l'epatite B - costituirebbe una discriminazione irragionevole e illogica.
In sintesi, una persona che non è vaccinata con vaccini IPV, DTaP, HepB e Hib a causa di motivi di coscienza non pone alcun pericolo ulteriore per il pubblico di una persona che è. Nessuna discriminazione è giustificata.
Con quale frequenza si verificano gravi eventi avversi sul vaccino?
Si afferma spesso che la vaccinazione raramente porta a eventi avversi gravi.
Sfortunatamente, questa affermazione non è supportata dalla scienza.
Un recente studio condotto in Ontario, Canada, ha stabilito che la vaccinazione porta effettivamente a una visita di pronto soccorso per 1 su 168 bambini dopo il loro appuntamento di vaccinazione di 12 mesi e per 1 su 730 bambini dopo il loro appuntamento di vaccinazione di 18 mesi (vedi appendice per una scientifica studio, articolo n. 5).
Quando il rischio di un evento avverso che richiede una visita di pronto soccorso dopo una vaccinazione è così alto, la vaccinazione deve rimanere una scelta per i genitori, che possono comprensibilmente non essere disposti ad assumersi questo rischio immediato per proteggere i loro figli da malattie che sono generalmente considerate innocue o che i loro figli potrebbero non essere mai esposti a contagio.
La discriminazione contro le famiglie che si oppongono ai vaccini per motivi di coscienza previene future epidemie di malattie virali trasmissibili, come il morbillo?
Il ricercatore del morbillo è da tempo a conoscenza del "paradosso del morbillo". Cito dall'articolo di Poland & Jacobson (1994) "Il mancato raggiungimento dell'obiettivo dell'eliminazione del morbillo: paradosso apparente delle infezioni da morbillo nelle persone immunizzate ". Arch Intern Med 154: 1815-1820:
"Il paradosso apparente è che quando i tassi di immunizzazione del morbillo salgono a livelli elevati in una popolazione, il morbillo diventa una malattia delle persone immunizzate." [2]
Ulteriori ricerche hanno dimostrato che dietro al "paradosso del morbillo" si tratta di una frazione della popolazione denominata RISPOSTA VACCINO BASSO. I soggetti a bassa risposta sono quelli che rispondono scarsamente alla prima dose del vaccino contro il morbillo. Questi individui quindi montano una debole risposta immunitaria alla successiva vaccinazione e rapidamente ritornano nel gruppo dei "suscettibili" entro 2-5 anni, nonostante siano completamente vaccinati. [3]
La ri-vaccinazione non può correggere la bassa reattività: sembra essere un tratto immuno-genetico. [4] Negli Stati Uniti, la percentuale di risposte basse tra i bambini era stimata al 4,7%. [5]
Studi su focolai di morbillo in Quebec, Canada e Cina attestano che ancora si verificano epidemie di morbillo, anche quando la compliance vaccinale è nella fascia più alta (95-97% o addirittura 99%, vedi appendice per gli studi scientifici, articoli 6 e 7). Ciò è dovuto al fatto che anche in caso di risposte elevate ai vaccini, gli anticorpi indotti da vaccino si attenuano nel tempo. L'immunità ai vaccini non equivale all'immunità per tutta la vita acquisita dopo l'esposizione naturale.
È stato documentato che le persone vaccinate che sviluppano il morbillo innovativo sono contagiose. In effetti, due importanti epidemie di morbillo nel 2011 (in Quebec, Canada e New York, NY) sono state reimportate da individui precedentemente vaccinati. [6] [7]
Nel loro insieme, questi dati rendono evidente che l'eliminazione delle esenzioni dai vaccini, attualmente utilizzata solo da una piccola percentuale di famiglie, non risolverà il problema della rinascita della malattia né impedirà la reimportazione e le epidemie di malattie precedentemente eliminate.
La discriminazione contro gli obiettori del vaccino di coscienza è l'unica soluzione pratica?
La maggior parte dei casi di morbillo negli ultimi focolai statunitensi (compresa la recente epidemia di Disneyland) sono adulti e bambini molto piccoli, mentre nell'era della pre-vaccinazione, il morbillo si è verificato principalmente tra 1 e 15 anni.
L'esposizione naturale al morbillo è stata seguita da immunità permanente dalla re-infezione, mentre l'immunità vaccinale è diminuita nel tempo, lasciando gli adulti non protetti dai loro colpi d'infanzia. Il morbillo è più pericoloso per i bambini e per gli adulti rispetto ai bambini in età scolare.
Nonostante le alte probabilità di esposizione nell'era della pre-vaccinazione, il morbillo non è mai successo nei bambini molto più giovani di un anno di età a causa del robusto meccanismo di trasferimento dell'immunità materna.
La vulnerabilità dei bambini molto piccoli al morbillo oggi è il risultato diretto della prolungata campagna di vaccinazione di massa del passato, durante la quale le loro madri, anch'esse vaccinate nella loro infanzia, non erano in grado di provare il morbillo naturalmente in un'età scolastica sicura e stabiliscono la vita per tutta la vita immunità che sarebbe anche trasferita ai loro bambini e li proteggerà dal morbillo per il primo anno di vita.
Fortunatamente, esiste un backup terapeutico per imitare l'immunità materna ormai erosa. I neonati e altri individui vulnerabili o immunocompromessi sono idonei a ricevere immunoglobuline, una misura potenzialmente salvavita che fornisce anticorpi diretti contro il virus per prevenire o migliorare la malattia in seguito all'esposizione (vedere l'appendice, articolo 8).
In sintesi:
1) a causa delle proprietà dei moderni vaccini, gli individui non vaccinati non presentano un rischio maggiore di trasmissione di poliomielite, difterite, pertosse e numerosi ceppi di H. influenzae di tipo diverso da quello vaccinato, gli individui non vaccinati non rappresentano praticamente alcun pericolo di trasmissione dell'epatite B in un ambiente scolastico, e il tetano non è affatto trasmissibile;
2) c'è un rischio significativamente elevato di visite in pronto soccorso dopo appuntamenti di vaccinazione infantile che attestano che la vaccinazione non è esente da rischi;
3) le epidemie di morbillo non possono essere completamente prevenute anche se avessimo una compliance vaccinale pressoché perfetta; e
4) un metodo efficace per prevenire il morbillo e altre malattie virali nei bambini non vaccinati e l'immunoglobulina immunocompromessa, disponibile per coloro che potrebbero essere esposti a queste malattie.
Presi insieme, questi quattro fatti chiariscono che la discriminazione in un contesto scolastico pubblico contro i bambini che non sono vaccinati per motivi di coscienza è del tutto ingiustificata in quanto lo status di vaccino degli obiettori di coscienza non rappresenta un rischio indebito per il pubblico.
Cordialmente,
~ Tetyana Obukhanych, PhD
Tetyana Obukhanych ha conseguito il dottorato in Immunologia presso la Rockefeller University, New York, NY con la sua tesi di ricerca incentrata sulla memoria immunologica. Successivamente è stata coinvolta in ricerche di laboratorio come ricercatrice post-dottorato presso la Harvard Medical School e la Stanford University School of Medicine, prima di dedicarsi completamente alla genitorialità naturale.
(Fonte originale:
legislature.vermont.gov - Comitato per la salute e il benessere del senato testimoniale Mercoledì 22 aprile 2015 H.98 - documenti pubblici)
Nota dell'editore : Questo articolo è stato offeso modificata in modo da riflettere la lingua dalla lettera presentata al all'Assemblea generale del Vermont il 22 aprile 2015. Nell'ambito della Salute e del Welfare Comitato Vermont Senato , si tratta di una questione di dominio pubblico e
accessibili qui . )
AGGIORNAMENTO : i link sopra riportati sul sito web del governo del Vermont non funzionano più.
Ecco una copia .
Appendice
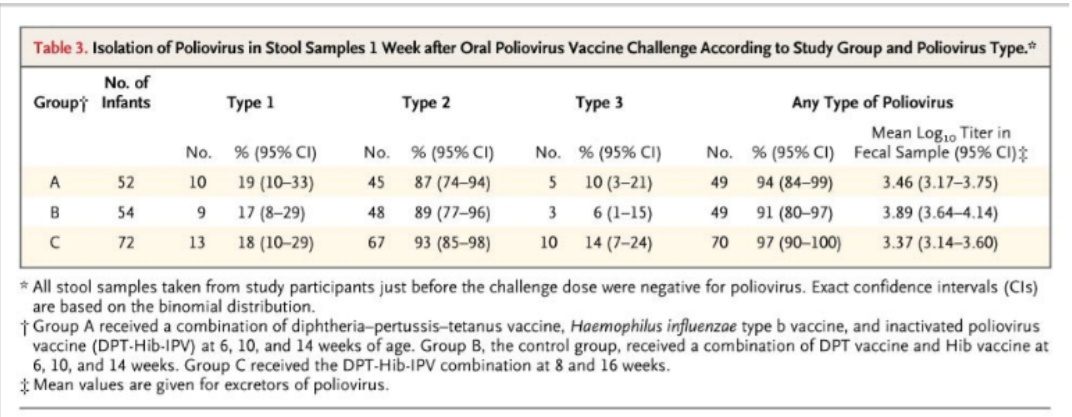
Articolo 1. Il gruppo collaborativo dello studio Cuba IPV. (2007) Studio randomizzato controllato di vaccino poliovirus inattivato a Cuba . N Engl J Med 356: 1536-44
La tabella sottostante dello studio cubano IPV documenta che il 91% dei bambini che non hanno ricevuto IPV (gruppo di controllo B) sono stati colonizzati con poliovirus attenuati vivi su inoculazione sperimentale intenzionale. I bambini che sono stati vaccinati con IPV (gruppi A e C) sono stati similmente colonizzati al tasso del 94-97%. Conteggi elevati di virus vivi sono stati recuperati dalle feci di bambini in tutti i gruppi. Questi risultati chiariscono che l'IPV non può essere invocato per il controllo dei poliovirus.
Articolo 2 Warfel et al. (2014) I vaccini contro la pertosse acellulare proteggono dalle malattie ma non riescono a prevenire l'infezione e la trasmissione in un modello di primate non umano. Proc Natl Acad Sci USA 111: 787-92
"I babbuini vaccinati con aP erano protetti dai gravi sintomi associati alla pertosse, ma non dalla colonizzazione, non hanno eliminato l'infezione più velocemente degli animali naïve [non vaccinati] e hanno trasmesso rapidamente la pertosse ai contatti non vaccinati. A titolo di confronto, gli animali [naturalmente immuni] precedentemente infetti non sono stati colonizzati in seguito a infezione secondaria. "
Articolo n. Riunione del Consiglio dei consulenti scientifici, Ufficio delle malattie infettive, Centri per il controllo e la prevenzione delle malattie, Tom Harkins Global Communication Center, Atlanta, Georgia, 11-12 dicembre 2013
Resurgence of Pertussis (p.6)
"I risultati hanno indicato che l'85% degli isolati [da sei Enhanced Pertussis Surveillance Sites e da epidemie a Washington e Vermont nel 2012] erano carenti di PRN e che i pazienti vaccinati avevano probabilità significativamente più elevate rispetto ai pazienti non vaccinati di essere infettati da ceppi PRN-carenti. Inoltre, quando i pazienti con vaccinazione DTaP aggiornata venivano confrontati con i pazienti non vaccinati, aumentavano le probabilità di essere infettati da ceppi PRN-carenti, suggerendo che i batteri PRN possono avere un vantaggio selettivo nell'infettare le persone vaccinate con DTaP. "
Articolo n. Rubach et al. (2011) Incremento dell'incidenza della malattia da Haemophilus influenzae invasiva negli adulti, Utah, USA. Emerg Infect Dis 17: 1645-50
Il grafico sottostante di Rubach et al . mostra il numero di casi invasivi di H. influenzae (tutti i tipi) in Utah nel decennio di vaccinazione infantile per Hib.
Articolo n. Wilson et al. (2011) Eventi avversi dopo vaccinazioni di 12 e 18 mesi: un'analisi della serie di casi auto-controllata basata sulla popolazione. PLoS One 6: e27897
"Da quattro a 12 giorni dopo la vaccinazione di 12 mesi, i bambini hanno avuto un aumento dell'incidenza relativa dell'endpoint combinato di 1,33 (1,29-1,38) rispetto al periodo di controllo, o almeno un evento durante l'intervallo di rischio per ogni 168 bambini vaccinati. Da 10 a 12 giorni dopo la vaccinazione di 18 mesi, l'incidenza relativa era di 1,25 (95%, 1,17-1,33) che rappresentava almeno un evento in eccesso per ogni 730 bambini vaccinati. La ragione principale per l'aumento degli eventi era aumenti statisticamente significativi nelle visite al pronto soccorso dopo tutte le vaccinazioni. "
Articolo n. 6. De Serres et al . (2013) La più grande epidemia di morbillo nel Nord America in un decennio - Quebec, Canada, 2011: contributo di suscettibilità, serendipità e eventi di superschermo. J Infect Dis 207: 990-98
"La più grande epidemia di morbillo nel Nord America nell'ultimo decennio si è verificata nel 2011 a Quebec, in Canada".
"Un evento super-diffuso innescato da 1 importazione ha provocato una trasmissione sostenuta e 678 casi".
"Il paziente del caso indice era un adulto di 30-39 anni, dopo essere tornato in Canada dai Caraibi. Il paziente del caso indice ha ricevuto il vaccino contro il morbillo durante l'infanzia ".
"Le indagini sulla copertura vaccinale provinciale [Quebec] condotte nel 2006, 2008 e 2010 hanno dimostrato che a 24 mesi di età, circa il 96% dei bambini aveva ricevuto 1 dose e circa l'85% aveva ricevuto 2 dosi di vaccino contro il morbillo, aumentando fino al 97% e 90%, rispettivamente, di 28 mesi di età. Con altre prime e seconde dosi somministrate tra i 28 e i 59 mesi di età, la copertura vaccinale contro il morbillo è ancora più elevata per l'ingresso scolastico. "
"Tra gli adolescenti, il 22% [dei casi di morbillo] aveva ricevuto 2 dosi di vaccino. L'indagine epidemica ha mostrato che questa proporzione era sottostimata; la ricerca di un caso attivo ha identificato il 130% in più di casi tra i riceventi 2-dose. "
Articolo 7. Wang et al . (2014) Difficoltà nell'eliminare il morbillo e controllare la rosolia e la parotite: uno studio trasversale di una prima vaccinazione contro il morbillo e la rosolia e una seconda vaccinazione contro il morbillo, la parotite e la rosolia. PLoS One 9: e89361
"La copertura riportata del vaccino contro morbillo-parotite-rosolia (MMR) è superiore al 99,0% nella provincia di Zhejiang. Tuttavia, l'incidenza di morbillo, parotite e rosolia rimane elevata. "
Articolo 8. Manuale di immunoglobuline, Agenzia per la protezione della salute
IMMUNOGLOBULINA NORMALE UMANA (HNIG):
indicazioni
Per prevenire o attenuare un attacco nei contatti immuno-compromessi
Per prevenire o attenuare un attacco in donne in gravidanza
Per prevenire o attenuare un attacco nei bambini di età inferiore ai 9 mesi
Le note
[3] Polonia (1998) Am J Hum Genet 62: 215-220
"'Poveri responder', che sono stati reimmunizzati e hanno sviluppato risposte anticorpali povere o di basso livello solo per perdere l'anticorpo rilevabile e sviluppare il morbillo all'esposizione 2-5 anni dopo".
[4] ibid
"I nostri studi in corso suggeriscono che la seronegatività dopo la vaccinazione [per il morbillo] cluster tra i membri della famiglia correlati, che i polimorfismi genetici all'interno dei geni HLA [influenzano significativamente i livelli di anticorpi."
[5] LeBaron et al. (2007) Arch Pediatr Adolesc Med 161: 294-301
"I titoli sono diminuiti significativamente nel tempo [dopo il secondo MMR] per la popolazione dello studio in generale e, dalla raccolta finale, il 4,7% dei bambini era potenzialmente suscettibile".
[6] De Serres et al . (2013) J Infect Dis 207: 990-998
"Il paziente del caso indice ha ricevuto il vaccino contro il morbillo durante l'infanzia".
[7] Rosen et al. (2014) Clin Infect Dis 58: 1205-1210
"Il paziente indice aveva 2 dosi di vaccino contenente il morbillo."










 PRATO, alcuni degli alberi tagliati in Viale Montegrappa
PRATO, alcuni degli alberi tagliati in Viale Montegrappa